Introducción
La tuberculosis es una enfermedad infecciosa que representa un importante problema de salud pública se considera una de las principales causa de morbimortalidad en el mundo sobre todo en la población de países en vía de desarrollo, Se conoce desde la edad de piedra, con epidemias en la edad media, y en la era de industrialización del siglo XVIII y XIX, y observándose una disminución de estas posterior a descubrimiento y desarrollo de medicamentos antituberculosos a partir de los años 40, Actualmente aproximadamente 2.000 millones de personas a nivel mundial están infectadas por M. tuberculosis, y más del 90% de los casos nuevos se producen en el mundo en desarrollo. Se estima anualmente 9,6 millones de casos nuevos, 12 millones de casos prevalentes y una mortalidad 1,0 millones de niños, centro de control de enfermedades reportan que el 79% de los casos pertenecen a causas pulmonares, mientras que el 21% fueron extrapulmonares, de este ultimo la infección pleural ocupa un 6% en la población pediátrica (1-3).
Existen limitaciones para establecer la verdadera carga de la tuberculosis infantil en general sobre todo por población menor de 5 años son paucibacilar, además de esto las presentaciones extrapulmonares son un desafío diagnostico ya las pruebas microbiológicas generalmente son inadecuadas para el diagnóstico y se carece de un estándar para realizar diagnóstico, la enfermedad pleural es una de las principales de este grupo, siendo una forma grave de tuberculosis, se observa principalmente en mayores de 10 años, utiliza pruebas diversificadas para su diagnóstico y clínica(4-6).
La tuberculosis pleural se caracteriza por ser 70% varones jóvenes y se caracteriza en un 80% por fiebre, seguido de tos y dolor pleurítico.se caracteriza en un 95% de los casos de derrames unilateral de características exudativas y aumento linfocitario, y se puede observar en un 85% de los casos alteraciones en tomografías de tórax como micronodulos y engrosamiento septal interlobulillar(7). A continuación, se describe caso clínico de una paciente adolescente inmunocompetente con diagnóstico de tuberculosis pleural.
Materiales y métodos
Se realizó una búsqueda de artículos en bases de datos de RIMA, MEDLINE, PUB-MED, MEDSCAPE, de 2013 a 2018, utilizando las palabras claves.
Caso clínico
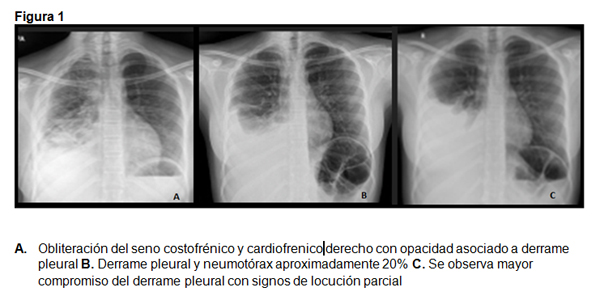
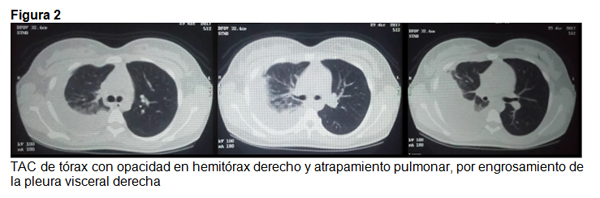
Paciente femenina de 13 años, procedente del área urbana, quien consulta al servicio de urgencias por presentar tos y dificultad respiratoria, con cuadro clínico de 4 días de evolución iniciado con tos seca, que se hizo cada vez más frecuente y se acompañó posteriormente de dificultad respiratoria progresiva y dolor en punta de costado en hemitórax derecho, afebril, sin rinorrea, sin cianosis, niega traumas o cualquier tipo de tratamiento en especial, niega pérdida de peso. Al ingreso leve esfuerzo respiratorio, con tirajes intercostales leves, disminución leve de la excursión en hemitórax derecho, al igual que vibraciones bucales disminuidas en la misma zona. Además, en hemitórax derecho se halla disminución severa de la intensidad de los ruidos respiratorios. Se consideró cuadro agudo, afebril, de disnea y tos, asociado a hallazgos al examen respiratorio compatibles con ocupación probable del espacio pleural derecho (Figura 1A), con varias interpretaciones a su etiología de aproximación diagnostica, entre infecciones, enfermedades reumáticas vs neoplasia, posterior se hace nueva radiografía de tórax mostró imagen radiopaca en dos tercios inferiores de hemitórax derecho figura 1B, valoración por Cirugía se solicita ecografía de bases pulmonares, que informa volumen de 800 a 900 cc. Se realiza toracentesis obteniendo 100 cc de líquido cetrino, con respuesta linfocitaria importante, LDH pleural/ LDH sérica: 7.6 proteínas pleural/proteínas séricas: 0,7 Gram y BK negativos. Inicia picos febriles el tercer día de hospitalización, por lo que se inicia tratamiento con ceftriaxona y oxacilina. Le colocan sonda de toracotomía, drenando 800 cc al inicio. Radiografía de tórax control muestra lesión parenquimatosa basal derecha inespecífico de tamaño importante (figura 1C), por lo se sugiere TAC de tórax, que informa atrapamiento pulmonar derecho, por engrosamiento de la pleura visceral derecha (Figura 2), la toracotomía cerrada no logro expandir el pulmón, por lo que se consideró que la paciente presentaba una paquipleuritis, por lo que fue intervenida por Cirujano de tórax, liberándose el pulmón por lo que se logró su expansión y se tomó biopsia de pleura, con la que se confirmó el diagnóstico de TBC pleural.
Discusión
El género Mycobacterium consiste en un grupo diverso de aerobios obligados, son varillas pleomórficas no móviles, sin formación de esporas, tienen una longitud de 1 a 10 μm y un ancho de 0,2 a 0,6 μm. Su pared celular tiene una estructura compleja que incluye una gran variedad de proteínas, carbohidratos y es rica en lípidos. M. Tuberculosis hace parte de este grupo y generalmente su transmisión se presenta a través de la inhalación de gotitas <10 μm de diámetro los cuales pueden permanecer suspendidos en el aire durante horas, raramente por contacto directo con fluidos corporales o fómites infectados (8).
La tuberculosis tiene tres etapas las cuales son: exposición, infección y enfermedad, la primera implica la exposición al niño a una persona con tuberculosis pulmonar sea en la escuela, guardería, hogar o un entorno cerrado, la segunda etapa ocurre con la inhala núcleos de gotitas que contienen M. tuberculosis, que se establece intracelularmente dentro del pulmón y el tejido linfoide asociado. En esta etapa el niño permanece asintomático, o solo revela granuloma o calcificaciones en el parénquima pulmonar, ganglios linfáticos o ambos, y la tercera etapa pertenece a la enfermedad que es cuando inicia la sintomatología de esta y manifestaciones radiológicas causada por el microorganismo, se ha establecido que hasta un 40% de los niños inmunocompetentes con infección tuberculosa no tratada llega hasta esta etapa(1).
Posterior a la inhalación las partículas contaminadas son opsonizada con moléculas del complemento C3b, inmunoglobulinas como IgG, proteínas de unión a manosas y factor de surfactante, permitiendo el ingreso al macrófago de manera eficiente ocurriendo una inicialmente una replicación a nivel de las vas distales respiratoria, en los alveolos los macrófagos alelares pueden responder inhibiendo o el bacilo continua su replicación provocando una reacción inflamatoria local, con prestación de antígeno a los linfocitos T con generación de citoquinas como interferón gama, necrosis tumoral alfa, también estimulan a los macrófagos para la destrucción de micobacteria con la producción de óxido nítrico. Esta asociación generara granuloma primario por acumulación de estas células, y lisis caseificación necrosis central, también se ha descrito linfocitos CD4, CD8, con receptores de alta afinidad por antígenos micobacterias, son células efectoras citotóxicas contra macrófagos infectados por M. tuberculosis. M tuberculosis puede diseminarse por vía linfohematógena a varios órganos, donde pueden sobrevivir durante décadas, esta diseminación no está controlada por la respuesta inmune adquirida y es lo que se conoce como tuberculosis extrapulmonar que corresponde en el 20% - 30% de los casos de tuberculosis infantil. También puede ocurrir por contaminación de una lesión cutánea, mucosa, por picadura de un insecto, por inoculación con una jeringa contaminada con esputo ha sido reportada en años más recientes. o infección congénita, por diseminación linfohematomática en la madre durante el embarazo (8).
Entre la tuberculosis extrapulmonar, la tuberculosis pleural corresponde entre 3.6- 6% de los casos en niños, en niños mayores y adolescentes, y puede ocurrir de 3 a 6 meses de exponerse al microorganismo, puede ser asintomático en algunos pacientes o su sintomatología consiste en fiebre, tos y dolor pleurítico, aunque nuestro caso su principal síntoma dolor pleurítico, se considera la cuarta causa principal de derrame pleural, la cual su prevalencia aumenta con la edad, ocurre cuando una lesión del parénquima subpleural se rompe, liberando un pequeño número de bacilos tuberculosos en el espacio pleural, o por la obstrucción de la reacción de drenaje o hipersensibilidad linfático, la característica es que sea unilaterales aunque en el 29% de los casos puede ser bilaterales y loculados en un 6% de los casos, cumple criterios de Light para exudado y tienen aumento de linfocitos, como en nuestro paciente. Esto nos da un acercamiento diagnóstico, para este se requiere mediante el aislamiento microscópico del M. tuberculoso ya sea por muestra de esputo, liquido pleural y biopsia pleural, el cual confirmo nuestro caso aunque hay reportes de que solo 6-53% son positivos, también se puede considerar cuando se comprueba granuloma no caseificaste (7,9,10)
Existe otras pruebas como la cutánea de tuberculina la cual es negativa en aproximadamente 30-40% de los casos, otras utilizadas son biomarcadores con sensibilidad para tuberculosis pleural una de estas es adenosina desaminasa (ADA), una enzima de linfocitos T predominante, con una sensibilidad 92%, especificidad 90%, El interferón-Ƴ IL-27 también hace parte de este grupo, las ayudas complementarias de imagen encontramos la radiografía, tomografía engrosamiento pleural(7,10,11)
Generalmente la enfermedad es autolimitada y continua su historia natural con una resolución espontanea hasta la semana 16, con absorción de líquido desde la semana 6 pero se ha observado que cuando no se trata puede desarrollar posterior enfermedad activa, deben tratarse con isoniazida, rifampicina y pirazinamida durante 2 meses, seguidos de 4 meses con dos medicamentos, isoniazida y rifampicina, la toracocentesis se recomienda para disminuir disnea pero no ha demostrado beneficio hacia la enfermedad, el uso de corticoide se ha mencionado para reducir el tiempo de resolución del derrame pleural pero no hay datos suficientes lo aprueben(12-13).
Bibliografía
- Cruz AT, Starke JR. Tuberculosis. In: Feigin and Cherry’s Textbook of Pediatric Infectious Diseases. Eighth Edi. 2018. p. 957–87.
- Subotic D, Yablonskiy P, Sulis G, Cordos I, Petrov D, Centis R, et al. Surgery and pleuro-pulmonary tuberculosis: a scientific literature review. J Thorac Dis. 2016 Jul 11;8(7):E474–85.
- Melerose, J., Perroy, R., Careas S. Global tuberculosis report 2015. Libr Cat Data. 2015;1.
- Graham SM, Cuevas LE, Jean-Philippe P, Browning R, Casenghi M, Detjen AK, et al. Clinical Case Definitions for Classification of Intrathoracic Tuberculosis in Children: An Update. Clin Infect Dis An Off Publ Infect Dis Soc Am . 2015 Oct 15;61(Suppl 3):S179–87.
- S T, N S, J T, S. H. Challenges in pleural tuberculosis diagnosis: existing reference standards and nucleic acid tests. Futur Microbiol. 2017;1201–18.
- Ben Ameur S, Smaoui S, Kamoun F, Chabchoub I, Kamoun T, Messaadi F, et al. Pleurésie à bascule: Est-ce une tuberculose ? Arch Pediatr. 2016;23(4):385–8.
- Porcel JM. Advances in the diagnosis of tuberculous pleuritis. Ann Transl Med [Internet]. 2016 Aug 4;4(15):282.
- HIGHSMITH HYJRS, MANDALAKAS AM. Tuberculosis. In: Kendig and Chernick’s Disorders of the Respiratory Tract in Children. Ninth Edit. 2018. p. 475–97.
- Sahn SA, Huggins JT, San Jose ME, Alvarez-Dobano JM, Valdes L. Can tuberculous pleural effusions be diagnosed by pleural fluid analysis alone? Int J Tuberc Lung Dis. 2013 Jun;17(6):787–93.
- Concepcion NDP, Laya BF, Andronikou S, Daltro PAN, Sanchez MO, Uy JAU, et al. Standardized radiographic interpretation of thoracic tuberculosis in children. Pediatr Radiol [Internet]. 2017 Aug 29;47(10):1237–48.
- Zambuzi FA, Cardoso-Silva PM, Espindola MS, Soares LS, Galvão-Lima LJ, Brauer VS, et al. Identification of promising plasma immune biomarkers to differentiate active pulmonary tuberculosis. Cytokine. 2016;88:99–107.
- Tyagi S, Sharma N, Tyagi JS, Haldar S. Challenges in pleural tuberculosis diagnosis: existing reference standards and nucleic acid tests. Future Microbiol. 2017 Oct;12:1201–18.
- Zhai K, Lu Y, Shi H-Z. Tuberculous pleural effusion. J Thorac Dis. 2016;8(7):E486–94.
|

