Las infecciones osteoarticulares son frecuentes en niños, especialmente en menores de 5 años. Las causas varían en función del tipo de infección, la edad del niño o la existencia de patología de base. Deben diagnosticarse de forma precoz y recibir un tratamiento adecuado ya que pueden dar lugar a secuelas posteriores.
La osteomielitis es una infección tanto de la cortical como de la zona medular del hueso y habitualmente se asienta en la metáfisis de huesos largos. Puede acompañarse de infección del espacio articular si la metáfisis afectada está dentro de la cápsula articular. Los huesos más afectados son fémur y tibia. La infección suele ser hematógena en la mayoría de casos, aunque también puede infectarse a partir de una solución de continuidad como: heridas, traumatismos, lesiones cutáneas, accesos venosos o infecciones circundantes. Según el tiempo se clasifican en: aguda (1-2 semanas), subaguda (2-4 semanas), crónica (más de 4 semanas). 1 Staphylococcus aureus es el microorganismo más identificado, seguido por Streptococcus pyogenes (Grupo A) y Streptococcus pneumoniae. En radiografías, las alteraciones óseas se podrán apreciar después de 1 o dos semanas desde el inicio. En etapas tempranas es más útil una técnica para tejidos blandos, en donde se puede apreciar: borramiento de los límites entre partes blandas y tejido celular subcutáneo; también puede ocasionar edema de partes blandas profundas adyacentes al hueso afectado. Más tarde produce reacción perióstica y necrosis ósea.2 El estudio de gabinete más sensible es la resonancia magnética.
El tratamiento antibiótico inicial es generalmente empírico, seleccionándolo en función de la edad y patología de base del paciente que permite suponer el agente infeccioso más frecuente. Cuando se dispone del resultado de cultivos se dirigirá la terapia antibiótica en función de la sensibilidad del microorganismo aislado.3,4
El diagnóstico diferencial se establece principalmente con aquellos casos caracterizados por dolor óseo y/o alteraciones en estudios de imagen. Los más importantes son: traumatismos, artritis reumatoide juvenil, tumores óseos tanto benignos como malignos. Dentro de la patología maligna, cuyo diagnóstico temprano es de vital importancia, las dos entidades más frecuentes primarias de hueso son el Osteosarcoma y el Sarcoma de Ewing (en orden de frecuencia).
El Sarcoma de Ewing tiene predilección por los huesos largos (metáfisis o diáfisis) y por los de la pelvis. Usualmente ocurre en pacientes en rango de edad de 1 a 30 años (media de 15 años), con predominio en el género masculino (relación 1:1.5). Clínicamente, los pacientes presentan ataque al estado general con fiebre, fatiga y pérdida de peso con mayor frecuencia en comparación con otros pacientes con otros tumores óseos (10-20%). Aunque con métodos diagnósticos disponibles el 80% de los pacientes tienen enfermedad aparentemente localizada, se estima que debe existir enfermedad metastásica no detectable en la mayoría de pacientes. De hecho, sólo 10-20% de pacientes con enfermedad aparentemente localizada se curan con cirugía o radioterapia.5 Los pacientes con tumores originados en pelvis tienen mayor probabilidad de presentar enfermedad metastásica. Otros factores asociados a enfermedad metastásica son: la presencia de fiebre o niveles elevados de LDH en sangre, un intervalo entre los síntomas y el diagnóstico de menos de 3 meses y la edad superior a 12 años. La mayoría de metástasis ocurren en pulmón o en huesos.5 El diagnóstico es histopatológico y el tratamiento es multidisciplinario con cirugía, quimioterapia, radioterapia y en algunos casos transplante autólogo de médula ósea.5,6
Presentación de Caso
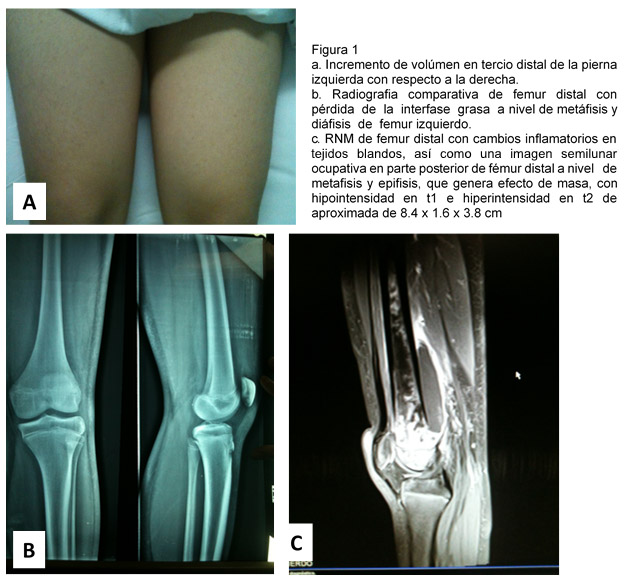
Adolescente masculino de 13 años de edad, sin antecedente por rama paterna y materna de cáncer, que inicia dos semanas previas a su presentación al recibir una contusión con un balón en tercio distal de pierna izquierda, presentando incremento de volumen, calor, rubor, dolor que lo despertaba por la noche y limitación de la movilidad hasta claudicación. (Figura 1 a).
A la exploración física con extremidad pélvica izquierda con circunferencia de la región anatómica afectada: 40 cm vs 37 cm, limitación para la hiperflexión e hiperextensión.
Los estudios paraclínicos reportan urea de 36.4, creatinina 1.14 mg/dL, potasio 4 mEq/L, leucocitos de 14,000/mm3, Neutrófilos 85% (totales de 11,910) cloro 99 mEq/L, sodio 146 mEq/L, calcio 8.2 mg/dL, magnesio 1.6 mg/dL, fósforo 3.5 mg/dL, ácido úrico 4.8 mg/dL, deshidrogenasa láctica 110 UI/L. PCR 40 mg/dL VSG 23 mm/hr, Antiestreptolisinas 227.4UI/ml.
Recibió antibióticos en su unidad hospitalaria a con Dicloxacilina, clíndamicina y linezolid, sin especificar dosis. Se realizaron estudios de imagen con un ultrasonido de tejidos blandos de miembro pélvico izquierdo con datos sugestivos de desgarro muscular grado 1 versus proceso inflamatorio.
La imagen de R
Por la persistencia de picos febriles y la imagen de RNM se sospechó de un tumor óseo por lo que se envía a unidad de tercer nivel de atención. A su ingreso al CMN 20 de noviembre con exploración física con signos vitales dentro de percentilas para la edad, presencia de adenopatías cervicales de aproximadamente 1 cm en sus diámetros mayores, adheridas a planos profundos, bordes delimitados, consistencia blanda. Extremidad pélvica izquierda con circunferencia de la región anatómica afectada: 40 cm vs 37 cm, limitación para la hiperflexión e hiperextensión.
En las radiografías (comparativas y en 2 proyecciones) se observó pérdida de la interfase grasa en la parte posterior de fémur izquierdo (Figura 1 b), que son coincidentes con la Imagen de RMN (Figura 1 c).
La biometría hemática reporta leucocitos 6150 hemoglobina 12.7 hematócrito 37.4, plaquetas 775,000 neutrofilos 62% (3,860), linfocitos 27.9% (1,710), bun 19.7 creatinina 0.91 glucosa 83, VSG 51, TP 13.9 TPT 23.9 INR 1.3, fosfatasa alcalina 175, deshidrogenasa láctica 167 PCR 42.7
La Tomografía de tórax sin datos de actividad tumoral y un Gamagrama óseo con MIBI sin alteraciones.
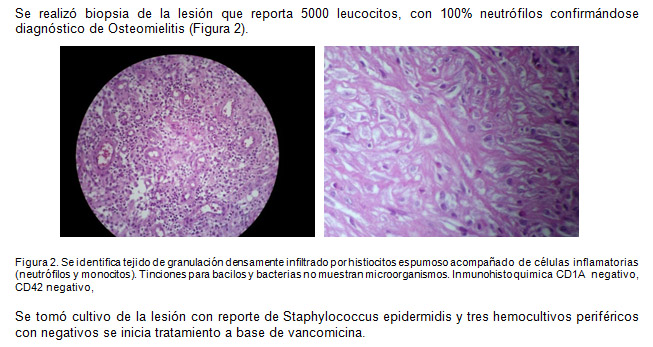
Discusión:
Las infecciones osteoarticulares son una patología infecciosa relativamente infrecuente en la infancia y que cuando ocurre afectan generalmente a niños pequeños, menores de 5 años. Este tipo de infecciones son difíciles de reconocer en las fases precoces de la enfermedad, y en muchos casos plantean problemas tanto en el diagnóstico como en el manejo terapéutico, médico y quirúrgico.7 El momento del desarrollo infantil en el que se producen las infecciones osteoarticulares favorece que se puedan lesionar tanto el cartílago de crecimiento como las articulaciones, pudiendo ser causa de secuelas permanentes. Es por tanto muy importante que los pediatras reconozcan los signos y síntomas de infección osteoarticular para establecer un diagnóstico y tratamiento precoz que permita la curación sin secuelas de esta patología.
La sintomatología típica de una osteomielitis aguda hematógena desarrollada a partir de un foco séptico conocido suele ser suficiente para orientar un diagnóstico. Cuando aquella no es florida localmente, como suele ocurrir en las formas subagudas, y se suman alteraciones del estado general, analíticas e imágenes radiológicas compatibles, el diagnóstico diferencial debe incluir el tumor de Ewing.8 La mayoría de las osteomielitis agudas hematógenas, así como 90% de los tumores de Ewing, inciden en las dos primeras décadas de la vida. El proceso infeccioso suele ubicarse en los segmentos metafisarios próximos a las fisis más fértiles de los miembros, de manera similar a lo que ocurre con el tumor de Ewing, aunque éste con un mayor componente diafisario. 9
Ambas patologías pueden, además, compartir un estado febril y alteraciones analíticas tales como leucocitosis, anemia discreta o aumento de la velocidad de sedimentación globular. Respecto de las imágenes radiográficas de osteomielitis y del tumor de Ewing, las imágenes equívocas suelen corresponder a reacciones periósticas, condicionadas por la respuesta osteoblástica del periostio a cualquier agresión.10
En el tumor de Ewing del niño la reacción perióstica multilaminada o "en catáfilas de cebolla" es el signo radiográfico más importante y característico de los huesos largos afectados. No es, sin embargo, patognomónica y puede ser de presentación relativamente rara.11 La osteomielitis aguda suele ser radiográficamente muda en sus estadios iniciales, mostrando después signos de destrucción ósea asociados o no a otros de reconstrucción o a una reacción perióstica. Esta, cuando está presente, excepcionalmente es espiculada, puesto que precisaría para ello que las fibras de Sharpey que no se rompen al despegarse el periostio, y sobre las que se depositará el hueso reactivo, no fueran digeridas por las enzimas proteolíticas del exudado inflamatorio que la osteomielitis entraña.12
El diagnóstico diferencial definitivo como en el caso que se presenta, lo establece, la biopsia y el cultivo. Tales medidas deben ser consideradas con prontitud ante la menor duda diagnóstica para instaurar el tratamiento específico oportuno en cada patología.
Referencias
- Bueno Barriocanal M, Ruiz Jiménez B, Ramos Amador BC, Soto Insuga V, Bueno Sánchez A, Lorente Jareño ML. Osteomielitis aguda: epidemiología, manifestaciones clínicas, diagnóstico y tratamiento. El sevier, 2013;78 (06);25-34
- Lew DP, Waldvogel FA. Osteomyelitis. Lancet. 2004;364-9
- Womer RB, West DC, Krailo MD, Dickman PS, Pawel BR, Marcus K. Randomized controlled trial of interval-compressed chemotherapy for the treatment of localized Ewing sarcoma: A report from the Children’s Oncology Group. J Clin Oncol. 2012; 30:4148–4154.
- Hernández Sampelayo M, Zarzoso Fernández L. Navarro Gómes M. Sebastian S, González Martínez F, Saavedra Lozano J. Osteomielitis y artritis séptica, Protocolos diagnóstico-terapéuticos de la AEP: Infectología pediátrica.
- Hawkins DS, Bolling T, Dubois S. Ewing sarcoma. In: Pizzo PA, Poplack DG, eds. Principles and Practice of Pediatric Oncology. 6th ed. Philadelphia Pa: Lippincott Williams & Wilkins; 2011:987–1014
- Calleros Moreno PC, Muñoz IC. Sarcoma de Ewing. Reporte de casos en el Hospital San José. Anales de Radiología 2011; 4:225-232
- Durbin M, Randall RL, James M, Sudilovsky D, Zoger S. Ewing's sarcoma masquerading as osteomyelitis. Clin Orthop Relat Res. 1998;(357):176-85.
- Henninger B, Glodny B, Rudisch A, Trieb T, Loizides A, Putzer D, Judmaier W, Schocke MF.. Ewing sarcoma versus osteomyelitis: differential diagnosis with magnetic resonance imaging. Skeletal Radiol. 2013 Aug;42(8):1097-104.
- Sheppard JE, Switlick DN. Coccidioides immitis osteomyelitis of the radius presenting as Ewing's sarcoma. Orthopedics. 2008 Jun;31(6):607Shahar E, Frand M,
- Ewing sarcoma simulating acute osteomyelitis. Harefuah. 1980 Feb 15;98(4):167-9.
- Tow BP, Tan MH.. Delayed diagnosis of Ewing's sarcoma of the right humerus initially treated as chronic osteomyelitis: a case report. J Orthop Surg (Hong Kong). 2005 Apr;13(1):88-92
- Van Vugt T a. G, Geurts J, Arts JJ. Clinical Application of Antimicrobial Bone Graft Substitute in Osteomyelitis Treatment: A Systematic Review of Different Bone Graft Substitutes Available in Clinical Treatment of Osteomyelitis [Internet]. BioMed Research International. 2016 [citado 13 de febrero de 2019].
|

